Inhaltsverzeichnis
- 01. Welche Verträge liegen diesen Abrechnungssystemen zugrunde?
- 02. Wie werden Leistungen aus diesem System für Versicherte genehmigt?
- 03. Welche Leistungen werden in Krankenhäusern erbracht?
- 04. Wie werden vollstationäre Krankenhausleistungen vergütet?
- 05. Wie wird der DRG-Erlös eines Krankenhauses ermittelt?
- 06. Wie ermitteln sich Zu- und Abschläge zu den DRGs?
- 07. Wie wird eine DRG ermittelt?
- 08. Wie werden teilstationäre Leistungen in Krankenhäusern erbracht?
- 09. Welche Leistungen werden in Vorsorge- und Rehabilitationskliniken erbracht?
- 10. Welche Leistungen werden in stationären Pflegeeinrichtungen erbracht?
- 11. Wie sieht beispielhaft die Abrechnung von Leistungen der Kurzzeitpflege mit Beteiligung der Pflegekasse und des Sozialhilfeträgers für einen Sozialhilfeempfänger aus?
- 12. Welche Leistungen werden durch ambulante Pflegedienste erbracht?
- 13. Welche Leistungen werden von niedergelassenen Ärzten, Zahnärzten und Psychotherapeuten und Medizinischen Versorgungszentren (MVZ) erbracht?
- 14. Welche Leistungen werden von ambulant-medizinischen Rehabilitationszentren erbracht?
- 15. Welche Leistungen werden in Ambulanzen erbracht?
- 16. Welche Leistungen werden außerdem im Gesundheitswesen erbracht?
- 17. Was sind Investitionskosten?
- 18. Was sind Fördermöglichkeiten für Investitionskosten?
- 19. Was sind Betriebskosten?
- 20. Welche Abrechnungssysteme gibt es, die die Betriebskosten der Unternehmen im Gesundheits- und Sozialwesen refinanzieren?
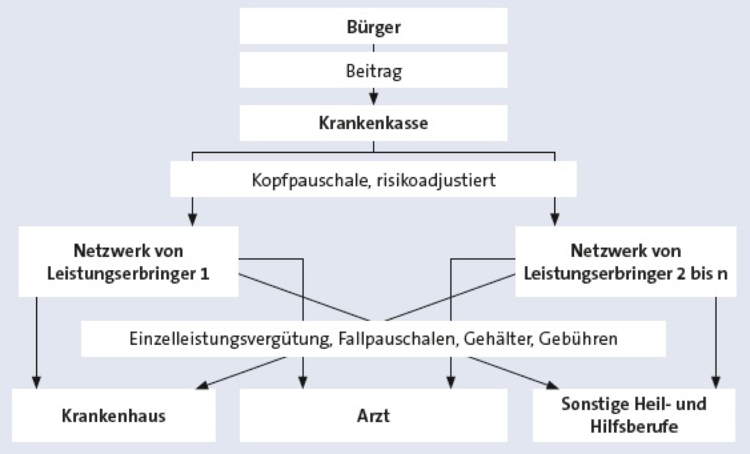
01. Welche Verträge liegen diesen Abrechnungssystemen zugrunde?
Leistungserbringer im Gesundheits- und Sozialwesen sind grundsätzlich in ein Kollektivvertragssystem oder Einzelvertragssystem eingebunden. Die Ebenen der Verträge/Beteiligten und Vergütung sind in der folgenden Grafik dargestellt.
02. Wie werden Leistungen aus diesem System für Versicherte genehmigt?
Im Sozialgesetzbuch I, das die Verwaltungsgrundlagen enthält, regelt § 16 SGB I die allgemeine Beantragung von Leistungen aus dem Sozialversicherungssystem. Hier wird festgelegt, dass ggf. Leistungen ab Antragsdatum zu genehmigen sind und wer für die Bearbeitung des Antrags zuständig ist.
In den folgenden Paragrafen des SGB I ist der Leistungsumfang aus dem System genannt:
- § 21: Leistungen der gesetzlichen Krankenversicherung
- § 21a: Leistungen der sozialen Pflegeversicherung
- § 22: Leistungen der gesetzlichen Unfallversicherung
- § 23: Leistungen der gesetzlichen Rentenversicherung
- § 24: Versorgungsleistungen bei Gesundheitsschäden
- § 25: Kindergeld, Kinderzuschlag, Leistungen für Bildung und Teilhabe, Elterngeld und Betreuungsgeld
- § 26: Wohngeld
- § 27: Leistungen der Kinder- und Jugendhilfe
- § 28: Leistungen der Sozialhilfe
- § 29: Leistungen zur Rehabilitation und Teilhabe behinderter Menschen
03. Welche Leistungen werden in Krankenhäusern erbracht?
Laut § 39 SGB V ist die Leistung wie folgt beschrieben:
Die Krankenhausbehandlung wird
vollstationär,
teilstationär,
vor- und nachstationär (§ 115a SGB V) sowie
ambulant (§ 115b SGB V) erbracht.
Versicherte haben Anspruch auf vollstationäre Behandlung in einem zugelassenen Krankenhaus (§ 108 SGB V), wenn die Aufnahme nach Prüfung durch das Krankenhaus erforderlich ist, weil das Behandlungsziel nicht durch teilstationäre, vor- und nachstationäre oder ambulante Behandlung einschließlich häuslicher Krankenpflege erreicht werden kann.
Die Krankenhausbehandlung umfasst im Rahmen des Versorgungsauftrags des Krankenhauses alle Leistungen, die im Einzelfall nach Art und Schwere der Krankheit für die medizinische Versorgung der Versicherten im Krankenhaus notwendig sind, insbesondere ärztliche Behandlung (§ 28 Abs. 1 SGB V), Krankenpflege, Versorgung mit Arznei-, Heil- und Hilfsmitteln, Unterkunft und Verpflegung; die akutstationäre Behandlung umfasst auch die im Einzelfall erforderlichen und zum frühestmöglichen Zeitpunkt einsetzenden Leistungen zur Frührehabilitation.
Die Krankenhausbehandlung umfasst auch ein Entlassungsmanagement zur Lösung von Problemen beim Übergang in die Versorgung nach der Krankenhausbehandlung. Das Entlassungsmanagement und eine dazu erforderliche Übermittlung von Daten darf nur mit Einwilligung und nach vorheriger Information des Versicherten erfolgen.
04. Wie werden vollstationäre Krankenhausleistungen vergütet?
Die Vergütung der allgemeinen Krankenhausleistung ist nach § 2 und § 7 des Krankenhausentgeltgesetz (KHEntgG) geregelt.
Vollstationäre Leistungen werden nach dem DRG-System vergütet. DRG bedeutet Diagnose Related Groups und meint diagnosebezogene Abrechnung der Leistungen.
Für 2019 existieren 1.318 DRG-Fallpauschalen und 214 Zusatzengelte (laut Fallpauschalenkatalog der InEK, der jährlich überarbeitet wird) zur Abbildung des stationären Leistungsgeschehens im Krankenhaus.
Jeder DRG ist im Fallpauschalenkatalog ein Relativgewicht zugeordnet, welches den Ressourcenverbrauch in das Verhältnis zu anderen DRGs (Äquivalenzziffernrechnung) darstellt.
Es wird nach einem Katalog für Hauptabteilungen und Belegärztlichen Leistungen unterschieden.
05. Wie wird der DRG-Erlös eines Krankenhauses ermittelt?
Der DRG-Erlös ermittelt sich für das Krankenhaus wie folgt:
$$ Basisfallwert \cdot Relativgewicht = DRG-Erlös $$
Der Basisfallwert wird als Bundesbasisfallwert festgelegt und beträgt 2019 3.544,97 €.
Mit dem DRG-Erlös sind die allgemeinen Krankenhausleistungen abgegolten.
Bei Überschreitungen der oberen Grenzverweildauer (OGVD) kommt es zu Zuschlägen und bei Unterschreitung der unteren Grenzverweildauer (UGVD) kommt es zu Abschlägen.
Im Fallpauschalenkatalog wird hierbei zwischen Haupt- und Belegabteilungen unterschieden. In Belegabteilungen können z. B. niedergelassene Ärzte als Belegärzte ihre Patienten operieren. Das Krankenhaus berechnet hier Unterkunft und Verpflegung im Rahmen der belegärztlichen DRG. Der Belegarzt rechnet seine ärztlichen Leistungen gesondert mit dem Patienten (PKV) bzw. seiner Krankenkasse (GKV) ab.
Ökonomisch am sinnvollsten ist die Entlassung des Patienten um die mittlere Verweildauer (MVD) herum, soweit dies medizinisch möglich ist. Grundlage für die Codierung sind die Eintragungen in die Patientenakte.
06. Wie ermitteln sich Zu- und Abschläge zu den DRGs?
Es zählen zu den Belegungstagen der Aufnahmetag zur voll- oder teilstationären Behandlung sowie jeder weitere Tag des Krankenhausaufenthalts. Verlegungs- oder Entlassungstag werden nicht mitgezählt (vgl. § 1 Abs. 7 FPV 2019).
Gemäß § 1 Abs. 2 Fallpauschalenvereinbarung 2019 ist die Formel für die zusätzlich abrechenbaren Tage:
| Belegungstage insgesamt (tatsächliche Verweildauer nach § 1 Abs. 7 FPV 2019) + 1 | |
| - | erster Tag mit zusätzlichem Entgelt bei oberer Grenzverweildauer (Spalte 9) |
| = | zusätzlich abrechenbare Belegungstage |
Merke
Der Erlös für den Zuschlag ermittelt sich wie folgt:
$$Anzahl\; Zuschlagstage \cdot Relativgewicht\; Zuschlagstage\; (Spalte\; 10) \cdot Basisfallwert$$
Die Zahl der Abschlagstage ist wie folgt zu ermitteln:
| Erster Tag mit Abschlag bei UGVD (Spalte 7) + 1 | |
| - | Belegungstage insgesamt (tatsächliche Verweildauer nach § 1 Abs. 7 FPV 2019) |
| = | Zahl der Abschlagstage (vgl. § 1 Abs. 3 FPV 2019) |
Merke
Die Abschlagssumme ermittelt sich wie folgt:
$$Anzahl\; Abschlagstage \cdot Relativgewicht\; Abschlagstage\, (Spalte\; 8) \cdot Basisfallwert$$
07. Wie wird eine DRG ermittelt?
Die Zuweisung zu einer DRG erfolgt über verschiedene Parameter. Die wichtigsten sind hierbei die Hauptdiagnose sowie gegebenenfalls durchgeführte Prozeduren (Operationen, aufwendige diagnostische oder therapeutische Leistungen). Eventuell vorhandene Nebendiagnosen können zudem die Schweregradeinstufung beeinflussen.
Für die Festlegung der Diagnosen beziehungsweise Prozeduren stehen Kataloge mit ca. 13.600 Diagnosen (ICD-10-GM Version 2019) und ca. 31.700 Prozeduren (OPS Version 2019) zur Verfügung. Neben den bisher genannten können auch andere Faktoren Auswirkung auf die DRG haben.
Für die Zuordnung der Patienten zu einer DRG werden im Grouper (= EDV-Programm) folgende Faktoren berücksichtigt:
Hauptdiagnose (ICD 10)
Nebendiagnosen (ICD 10)
Prozeduren (ICPM, OPS-301 SGB V)
Verweildauer
Entlassungsgrund
Alter
Geschlecht
ggf. Geburtsgewicht
ggf. Beatmungszeit.
Für Leistungen, die nicht durch den DRG-Fallpauschalenkatalog abgedeckt sind, können die Krankenhäuser bundeseinheitliche Zusatzentgelte nach einem Zusatzentgeltkatalog erhalten oder sie können krankenhausindividuelle Zusatzentgelte vereinbaren.
Die Anlagen 2 und 5 des Fallpauschalenkatalogs enthalten die bundeseinheitlichen Zusatzentgelte nach § 5 Abs. 1 FPV 2019. In Anlage 4 in Verbindung mit Anlage 6 werden die Zusatzentgelte nach § 5 Abs. 2 FPV 2019 genannt, für die krankenhausindividuelle Zusatzentgelte zu vereinbaren sind. Grundsätzlich dürfen ein oder mehrere Zusatzentgelte neben einer DRG-Fallpauschale abgerechnet werden.
Für neue Untersuchungs- und Behandlungsmethoden, die im DRG noch nicht sachgerecht abgebildet werden können, sind gesonderte, zeitlich befristete Vereinbarungen zu treffen.
08. Wie werden teilstationäre Leistungen in Krankenhäusern erbracht?
Teilstationäre Leistungen, wie z. B. Dialyse oder Infusionstherapie werden für jedes Krankenhaus individuell vereinbart und mit tagesbezogenen teilstationären Fallpauschalen oder mit Entgelten, die nach § 6 Abs. 1 Satz 1 KHEntGG vereinbart worden sind, abgerechnet.
Die Entgelte für teilstationäre Leistungen werden aus den Entgelten für vollstationäre Leistungen abgeleitet.
Teilstationäre Leistungen können z. B. sein:
Dialyse
Infusionstherapie
Chemotherapie.
09. Welche Leistungen werden in Vorsorge- und Rehabilitationskliniken erbracht?
Ambulante Vorsorgeleistungen und stationäre Vorsorgeleistungen, wie z. B. Prävention für Erwerbstätige gem. § 23 Abs. 2 und 4 SGB V.
Ambulante Rehabilitationsleistungen und stationäre Rehabilitationsleistungen, wie z. B. Prävention für nicht Erwerbstätige gem. § 40, Abs. 1 und 2 SGB V sowie §§ 9 ff. SGB VI. Dies umfasst auch Anschlussbehandlungen nach stationären Krankenhausaufenthalten.
10. Welche Leistungen werden in stationären Pflegeeinrichtungen erbracht?
Leistungen der Tages- und Nachtpflege gem. § 41 SGB XI, Leistungen der Kurzzeitpflege mit einem bestimmten Umfang pro Jahr (vier, längstens acht Wochen) gem. § 42 SGB XI sowie Leistungen der vollstationären Pflege gem. § 43 SGB XI.
Beispiel
Abrechnung von vollstationären Leistungen inklusive Auslagen:
Pflegesatz| Gesamtabrechnung für einen Monat | |||
| Pflegegrad III | 1. - 30. d. Monats | 1.660,79 € | |
| Unterkunft | 1. - 30. d. Monats | 136,89 € | |
| Verpflegung | 1. - 30. d. Monats | 376,30 € | |
| Investitionskosten | 1. - 30. d. Monats | 381,47 € | |
| 2.555,45 € | |||
| abzgl. Anteil Pflegekasse Pflegegrad III | - 1.262,00 € | ||
| Anteil Selbstzahler für | |||
| vollstationären Heimaufenthalt | = 1.293,45 € | ||
| + Reinigungsgebühren Wäsche | 18,00 € | ||
| + Rezeptgebühren | 8,20 € | ||
| + Rezeptgebühren | 5,00 € | ||
| + Toilettenartikel | 13,55 € | ||
| + verausl. Barbetrag | 200,00 € | ||
| Anteil Selbstbezahler im Monat | |||
| für alle Leistungen einschließlich Auslagen | = 1.538,20 € | ||
| Berechnung an die Pflegekasse von § 43b SGB XI | erhöhter Betreuungsbedarf | 104,40 € | |
| Anteil Pflegekasse Pflegegrad III | entsprechend § 43 SGB XI | 1.262,00 € | |
| 1.366,40 € | |||
11. Wie sieht beispielhaft die Abrechnung von Leistungen der Kurzzeitpflege mit Beteiligung der Pflegekasse und des Sozialhilfeträgers für einen Sozialhilfeempfänger aus?
Beispiel
| 4 Tage | Pflegesatz | Kurzzeitpflege Pflegegrad 3 | 61,17 | 244,68 € |
| 4 Tage | Unterkunft und Verpflegung | 16,87 | 67,48 € | |
| 4 Tage | Investitionskosten | 12,54 | 50,16 € | |
| 362,32 € | ||||
| Anteil Pflegekasse Pflegesatz | 244,68 € | |||
| Anteil Sozialhilfeträger für | ||||
| Unterkunft/Verpflegung und | ||||
| Investitionskosten | 117,64 € | |||
| Pflegekunde | - € | |||
12. Welche Leistungen werden durch ambulante Pflegedienste erbracht?
Leistungen der häuslichen Pflege umfassen u. a.:
Pflegesachleistungen, wie z. B. häusliche Pflege, Grundpflege und häusliche Versorgung gem. § 36 SGB XI
Häusliche Pflege bei Verhinderung und Vertretung gem. § 39 SGB XI
Pflegeberatung § 7a SGB XI
Beratungseinsatz für Pflegegeldbezieher gem. § 37, Abs. 3 SGB XI
Fortbildung für Laienpfleger § 45 SGB XI
Häusliche Krankenpflege § 37 SGB XI
Ambulant betreute Wohngruppen § 38a SGB XI.
13. Welche Leistungen werden von niedergelassenen Ärzten, Zahnärzten und Psychotherapeuten und Medizinischen Versorgungszentren (MVZ) erbracht?
Ärztliche und zahnärztliche Behandlung § 28 SGB V umfasst ausreichende und zweckmäßige Tätigkeit eines Arztes zur Verhütung, Früherkennung und Behandlung von Krankheiten nach den Regeln der ärztlichen Kunst. Dies gilt gleichermaßen für Zahnärzte und Psychotherapeuten sowie die Zusammenschlüsse in Medizinischen Versorgungszentren nach § 95 SGB V.
Die Ärzte haben ebenfalls einen Sicherstellungsauftrag für Notdienste gem. § 75 SGB V.
14. Welche Leistungen werden von ambulant-medizinischen Rehabilitationszentren erbracht?
Eine Kombination aus
ärztlicher Versorgung
Früherkennung
Arznei, Heil- und Hilfsmittel
Psychotherapie
Belastungserprobung
Arbeitstherapie zur Teilhabe.
Gemäß § 6 SGB IX können die Träger der Leistung „zur Teilhabe“ GKV, Rentenversicherung, EAP, Berufsgenossenschaft, BA, gesetzliche Unfallversicherung, Kriegsopferversorgung oder -fürsorge, öffentliche Jugendhilfe und Träger der Sozialhilfe sein.
15. Welche Leistungen werden in Ambulanzen erbracht?
Krankenhausambulanzen und Hochschulambulanzen bieten die
ambulante spezialfachärztliche Versorgung (§ 116b SGB V)
ambulante Versorgung durch Krankenhäuser bei Unterversorgung (§ 116a SGB V)
ambulante Operationen bzw. stationsersetzende Leistungen nach AOP-Katalog (§ 115b SGB V).
16. Welche Leistungen werden außerdem im Gesundheitswesen erbracht?
Beispiele für weitere Leistungen sind
geriatrische Stationen (§ 92 Abs. 1 Nr. 8 SGB V)
Krankenfahrten (§ 92 Abs. 1 Nr. 12 SGB V)
Krankentransportleistungen und Rettungsfahrten (§ 133 SGB V).
17. Was sind Investitionskosten?
Investitionskosten sind Betriebsausgaben, die dem Neubau, Umbau oder dem Erweiterungsbau der Betriebsgebäude dienen. Dazu gehören auch die Beschaffung der langfristigen nutzbaren Betriebs- und Geschäftsausstattung. Im Allgemeinen wird die Beschaffung von Grundstücken im Gesundheits- und Sozialwesen durch den Betreiber der Einrichtung finanziert und somit nicht gefördert.
18. Was sind Fördermöglichkeiten für Investitionskosten?
Die Beschaffung und Verwendung von Fördermitteln findet im Gesundheits- und Sozialwesen über Einzel- und Pauschalförderung und pro Leistungseinheit statt. Eine Besonderheit ist hier die Gründung von Unternehmen mit Fördermöglichkeit über KfW (Kreditanstalt für Wiederaufbau).
19. Was sind Betriebskosten?
Darunter sind grundsätzlich die Betriebsausgaben eines Unternehmens im Gesundheits- und Sozialwesen zu verstehen, welche notwendig sind, um den Betriebszweck zu erfüllen.
20. Welche Abrechnungssysteme gibt es, die die Betriebskosten der Unternehmen im Gesundheits- und Sozialwesen refinanzieren?
KHG regelt die pflegesatzfähigen Kosten, die für die Berechnung der Pflegesätze oder DRG angesetzt werden dürfen.
EBM nach Kostendämpfungsgesetz für die Kassenärztliche Abrechnung GKV-Versicherter.
BEMA Bewertungsmaßstab zahnärztlicher Leistungen ist für die GKV-Versicherten.
GOÄ für die Abrechnung der ambulant erbrachten ärztlichen Leistungen bei PKV-Versicherten.
GOZ ist die Abrechnung der zahnärztlichen Leistungen für die PKV-Versicherten.
DKG-NT Deutsche Krankenhausgesellschaft Normaltarif ist für die Liquidation für die Abrechnung ärztlicher Leistungen gegenüber Krankenhäusern.
§ 74a SGB VIII regelt die Finanzierung von Tageseinrichtungen für Kinder und das KIBEG (im Allgemeinen Landesvorschrift, z. B. Hamburg) regelt auf kommunaler Ebene die Vergütung von Kindertagesstätten.
G-BA (Gemeinsamer Bundesausschuss) legt die Arznei-, Heil- und Hilfsmittel per Hilfsmittelkatalog für GKV und PKV fest, nach dem die Kosten/Leistungen ermittelt werden. Die Versicherten benötigen eine Verordnung von Ärzten.
Pflegesatzverhandlungen gem. § 85 SGB XI legen die Grundlagen der vollstationären Pflege sowie § 89 SGB XI legen die Grundlagen für die ambulanten Pflegekosten fest.
Merke
| Einrichtung | Finanzierung der Betriebskosten | Finanzierung der Investitionskosten |
| Pflegeheim | Pflegesätze nach Pflegegraden, Pflegesatz Unterkunft, Pflegesatz Verpflegung | Umlage der Investitionsaufwendungen auf Bewohner |
| Krankenhaus | DRG | Einzel- und Pauschalförderung |
| Pflegedienst | Leistungen in den Leistungskomplexen, Wegegeld | Umlage der Investitionsaufwendungen auf Pflegekunden |
| Kindergarten | Elternbeitrag Zuschüsse Gemeinde | Fördermittel der Kommunen |
| Psychiatrische Fachklinik | PEP | Einzel- und Pauschalförderung |
| Arztpraxis | Kopfpauschale, IGeL, GOÄ, GOZ | Gewinn, ggf. Zuschüsse für Landärzte |
| Rehakliniken | Entgelte | Einzel- und Pauschalförderung |
| Sanitätshäuser | Erträge | Gewinn |